« Y’a plus de saison ! » … pour les entérovirus
Audrey Mirand 1, Isabelle Schuffenecker2, Marion Jeannoël 2, Cécile Henquell 1
1 CNR entérovirus et parechovirus – laboratoire associé, service de Virologie, CHU de Clermont-Ferrand
2 CNR entérovirus et parechovirus – laboratoire coordonnateur, service de Virologie, Hospices civils de Lyon
amirand@chu-clermontferrand.fr ; isabelle.
Même si l’épidémie estivale des infections à entérovirus (EV) pourrait bien être limitée cette année grâce au renforcement des mesures d’hygiène individuelle, le mois de juillet reste l’occasion de rappeler certaines caractéristiques des atteintes neurologiques associées à ces virus ubiquitaires et à fort potentiel évolutif. Il existe actuellement plus de 116 types différents d’EV répartis en 4 espèces A à D et qui présentent un large spectre clinique dominé par les atteintes neuro-méningées. Ces atteintes sont de sévérité variable en fonction de l’âge, de l’état du système immunitaire ou du type d’entérovirus. Elles font l’objet d’une surveillance grâce à un réseau de 36 laboratoires hospitaliers répartis dans toute la France, le RSE, coordonné par les laboratoires du Centre National de Référence des Entérovirus-Parechovirus à Lyon et Clermont-Ferrand sous l’égide de Santé publique France (1).
Des méningites bénignes …
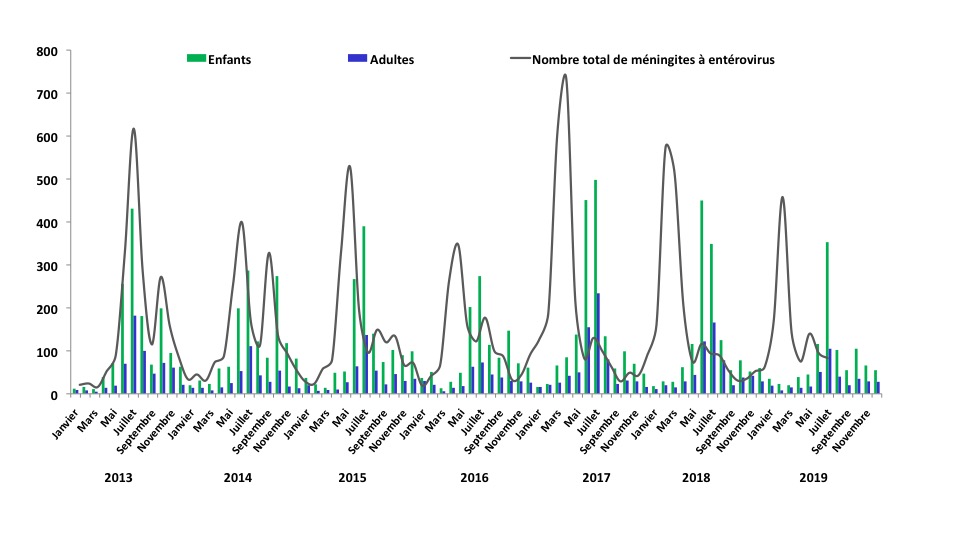
Les entérovirus non poliomyélitiques sont la principale étiologie des méningites aseptiques aiguës chez l’enfant et l’adulte. Elles surviennent sous la forme d’épidémies annuelles en été et en automne, avec 30 % des cas observés en hiver (Figure 1). Une co-circulation annuelle de nombreux types d’entérovirus est observée, avec la prédominance d’un type particulier (représentant à lui seul au moins 50% des cas) les années où l’épidémie est plus marquée. Les EV de l’espèce B sont les plus souvent retrouvés. La guérison est le plus souvent spontanée en quelques jours.
… aux atteintes du système nerveux central
Ces dernières années, l’émergence, ou plutôt la ré-émergence de certains types d’EV comme l’EV-A71 et l’EV-D68, a rappelé le potentiel neurotrope de tous les EV. Ces 2 types ont en effet été responsables d’épidémies majeures avec forte morbi-mortalité (2). Comme le virus de la poliomyélite, ils sont associés à des atteintes inflammatoires sévères du système nerveux central (3). Si la neurovirulence de l’EV-A71 et de l’EV-D68 ont été clairement démontrés dans des modèles animaux, l’inflammation pourrait aussi résulter de mécanismes inflammatoires post-infectieux. De façon moins fréquente, d’autres types d’EV sont également retrouvés en association avec des tableaux d’encéphalites ou de myélites.
Encéphalites à EV
La plupart des données sur les encéphalites à EV sont issues des études asiatiques ayant porté sur les épidémies de maladies pieds-mains-bouche (PMB) associées à l’EV-A71. Les encéphalites à EV peuvent survenir d’emblée ou dans les 2 à 5 jours d’un syndrome fébrile ou d’une maladie PMB. Le plus souvent, il s’agit d’une encéphalite du tronc cérébral ou rhombencéphalite pour laquelle trois stades de sévérité ont été définis par l’OMS Asie Pacifique. Des séquelles motrices et cognitives sont décrites dans 10 à 20 % des cas (4). D’après les données collectées en France par le RSE, les encéphalites associées à l’EV-A71 peuvent aussi se limiter à l’atteinte du cervelet et se traduire par des cérébellites isolées spontanément résolutives en quelques jours.
Bien que surtout décrites chez les jeunes enfants, des encéphalites sont aussi observées chez les adultes, en particulier les individus immunodéprimés présentant un déficit de l’immunité humorale acquise (traitement par rituximab, le plus souvent (5)). Chez ces patients, l’encéphalite peut évoluer sous une forme chronique. Des cas sont également possibles chez l’adulte immunocompétent et sans co-morbidité associée.
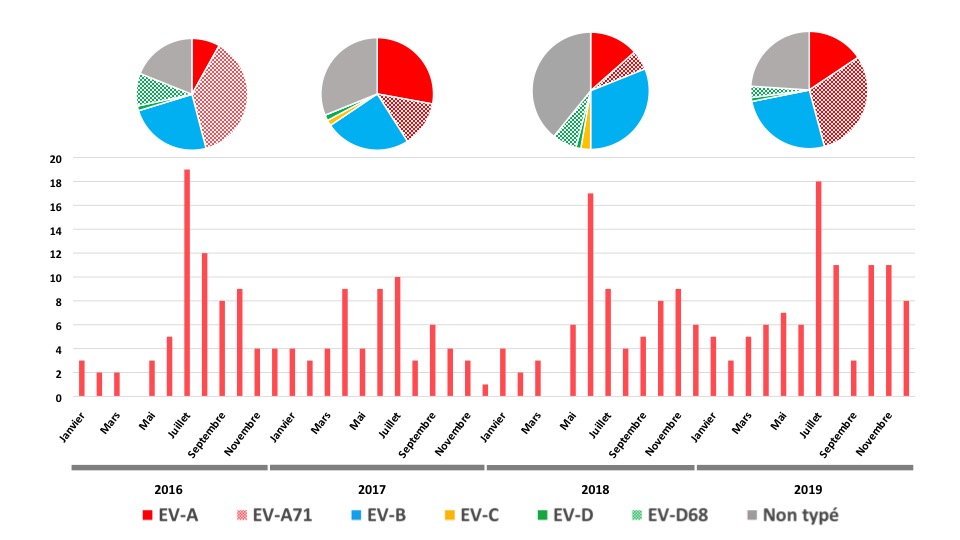
L’EV-A71 est le type d’EV le plus fréquemment associé à ces atteintes neurologiques. Contrairement aux cas décrits en Asie, les encéphalites à EV-A71 en France ne sont pas toujours associées à des maladies PMB. La circulation de l’EV-A71 est maintenant bien établie en France avec un pic observé tous les 3 ans depuis 2013 (1), dynamique déjà rapportée dans la région Asie Pacifique (2). Depuis 2016 et l’émergence d’un nouveau variant d’EV-A71 (EV-A71 C1v2015), l’augmentation des cas d’infections à EV-A71 peut s’accompagner d’une recrudescence des atteintes du SNC (6) et justifie une surveillance renforcée (figure 2).
Myélites flasques aiguës
La myélite flasque aiguë est une forme de paralysie flasque aigue (PFA) caractérisée par l’inflammation des neurones moteurs de la corne antérieure de la moelle épinière. La plus connue est la poliomyélite, caractérisée par l’installation rapide, en contexte fébrile, d’une paralysie flasque touchant le plus souvent les membres inférieurs et pouvant atteindre les muscles respiratoires. Dans le cadre de la surveillance de l’éradication de la poliomyélite, plusieurs types d’EV non poliomyélitiques ont été détectés dans les selles d’enfants atteints de PFA (7).
L’EV-D68 a été le type le plus fréquemment retrouvé ces dernières années dans les cas de myélites flasques aigues, ceux-ci étant surtout rapportés au cours des épidémies d’infections respiratoires aux Etats-Unis depuis 2014 (8). Dans la grande majorité des cas, la paralysie survient alors après des signes respiratoires (fièvre, rhinite, toux). Des séquelles motrices sont observées dans 90 % des cas (7).
La circulation de l’EV-D68 est maintenant régulière en France et des épidémies d’infections respiratoires à EV-D68 ont été observées tous les 2 ans depuis 2014 (9). La fréquence des myélites flasques aiguës est cependant moins élevée que celle des encéphalites observées au cours des épidémies d’infections à EV-A71. La détection des épidémies à EV-D68 repose sur le génotypage des virus détectés dans des échantillons respiratoires testés positifs pour la recherche des rhinovirus-entérovirus. L’absence de recherche systématique de l’EV-D68 sur ces prélèvements respiratoires peut être responsable de la sous-estimation de ces épidémies.
Données épidémiologiques
En France, entre 2014 et 2019, 324 infections à EV associées à des atteintes du SNC ont été rapportées par le réseau de surveillance des EV, dont 298 (92%) entre 2016 et 2019. L’augmentation du nombre de cas neurologiques sévères depuis 2016 est liée d’une part à l’émergence du nouveau variant d’EV-A71 mais aussi au renforcement de la surveillance des infections sévères à EV mis en place la même année par Santé publique France (6). La surveillance renforcée s’est traduite par 1) la diffusion régulière des recommandations pour le diagnostic des infections sévères à EV, en particulier celles associées aux atteintes du SNC, 2) une déclaration plus exhaustive des cas sévères, 3) une revue plus systématique et multidisciplinaire des données cliniques et virologiques.
Les atteintes du SNC, comme les autres présentations cliniques des infections à EV, ont été rapportées toute l’année avec des pics observés en été (en relation avec la circulation estivale accrue des EV). Elles ont essentiellement été rapportées chez les enfants de moins de 5 ans, qui représentaient 65 % des patients entre 2016 et 2019, la tranche d’âge 1-4 ans étant la plus touchée. D’après les données de génotypage (220/305, soit 72%), l’EV-A71 est le type le plus fréquemment retrouvé (69/220, 31,4%), le nombre de cas ayant été plus important en 2016 et 2019 (figure 2). L’EV-D68 a été retrouvé dans 6,8 % (15/220) des atteintes du SNC. Les EV de l’espèce B sont identifiés dans 36,8 % des atteintes du SNC sans association à un type en particulier (20 types d’EV différents).
Un diagnostic pas toujours évident
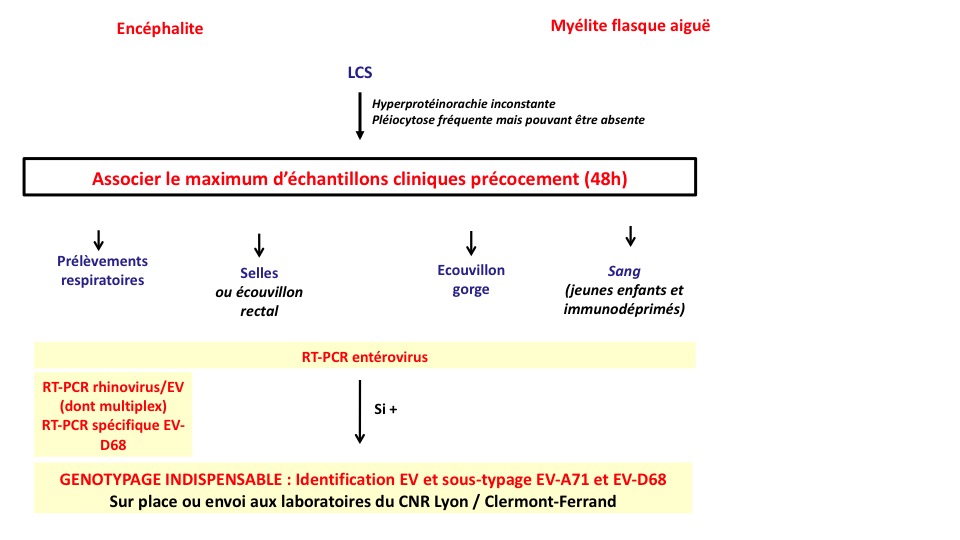
La recherche des EV doit faire partie du diagnostic étiologique de tout tableau clinique évoquant une méningite ou une atteinte du SNC (figure 3).
Le diagnostic des méningites à EV repose sur la détection du génome dans le liquide cérébrospinal (LCS). De nombreuses trousses sont commercialisées et ce diagnostic fait partie de la pratique courante dans les laboratoires de virologie ou de microbiologie.
Le diagnostic des atteintes du SNC associées aux EV peut par contre représenter un challenge diagnostique car :
- L’examen cyto-bactériologique et biochimique du LCS peut être sans particularité. C’est vrai pour les méningites mais également pour les atteintes du SNC. L’absence de pléiocytose ne permet pas d’exclure une étiologie virale, encore moins une infection à EV.
- Le génome des EV est très rarement retrouvé dans le LCS en cas d’atteinte sévère du SNC. Cette caractéristique a surtout été rapportée pour les atteintes neurologiques associées à l’EV-A71 ou l’EV-D68 mais semble aussi se retrouver pour d’autres EV non poliomyélitiques. Parmi les atteintes du SNC rapportées entre 2016 et 2019 en France, le génome des EV n’a été détecté que dans 39% des cas (117/298). L’absence fréquente de détection du génome pourrait s’expliquer par un passage transitoire ou inexistant du virus dans le LCS et les signes cliniques observés pourraient être la conséquence d’un mécanisme inflammatoire post-infectieux. L’infection à EV doit être évoquée dès l’admission à l’hôpital, même en l’absence d’atteinte cutanée évocatrice d’une maladie PMB. Pour rappel, la SPLIF recommande dans la prise en charge des encéphalites infectieuses la recherche des EV dans un LCS prélevé dans les premières 48h, au même titre que celles des virus HSV et VZV (10). Cependant, dans le cas des atteintes du SNC associées aux EV, la recherche des EV dans le LCS ne suffit pas.
- Il est nécessaire d’associer au LCS des prélèvements périphériques dès l’admission. Ces prélèvements sont un écouvillonnage de gorge ou nasopharyngé, un recueil des selles et un prélèvement sanguin (chez les jeunes enfants et les immunodéprimés). Etant donné que l’excrétion des EV au niveau pharyngé ou digestif peut être prolongée, l’interprétation doit prendre en compte l’ensemble des données cliniques (contexte, prodromes …) et le type d’EV. Dans un contexte clinique évocateur d’encéphalite ou de myélite flasque aiguë, l’identification d’un EV-A71 ou d’EV-D68 peut constituer un diagnostic présomptif. L’identification de l’EV associé à une infection sévère est primordiale pour détecter précocement l’émergence d’un type ou variant d’EV plus fréquemment responsable d’une atteinte du SNC.
Que certains types parmi la grande famille des EV présentent un neurotropisme à l’origine de formes neurologiques sévères à l’instar des poliovirus il y a plus de 50 ans n’est pas inattendu. Comme tous les virus à ARN, l’évolution des EV est marquée par l’émergence régulière de nouveaux types ou sous-types aux propriétés épidémiques ou pathogènes imprévisibles, comme en témoignent les alertes sanitaires récentes liées à la ré-émergence de l’EV-A71 en 2016 et l’EV-D68 en 2014 (6). Ces exemples, comme celui très actuel du SARS CoV2 justifient les efforts multi-disciplinaires impliquant la collaboration des praticiens de terrain, du monde scientifique et vétérinaire, des épidémiologistes … pour détecter rapidement d’autres émergences.
Références bibliographiques
- https://cnr.chu-clermontferrand.fr
- Solomon T, Lewthwaite P, Perera D, et al. Virology, epidemiology, pathogenesis, and control of enterovirus 71. Lancet Infect Dis. 2010;10:778-790.
- Ooi MH, Wong SC, Lewthwaite P, et al. Clinical features, diagnosis, and management of enterovirus 71. Lancet Neurol. 2010; 9: 1097-1105.
- World Health Organization – Western Pacific region. Guide to clinical management and public health response of hand, foot and mouth disease (HFMD). 2011
- Grisariu S, Vaxman I, Gatt M, Elias S, Avni B, Arad A, Pasvolsky O, Raanani P, Paltiel O.Grisariu S, et al. Enteroviral infection in patients treated with rituximab for non-Hodgkin lymphoma: a case series and review of the literature. Hematol Oncol. 2017 35:591-598.
- Antona D, Kossorotoff M, Schuffenecker et al. Severe paediatric conditions linked with EV-A71 and EV-D68, France, May to October 2016. Euro Surveil 2016; 21.
- Société Française de Microbiologie. Entérovirus, Rhinovirus et parechovirus. In Traité de Virologie Médicale : Société Française de Microbiologie Ed ; 2019 : p519-546.
- Messacar K, Schreiner TL, Maloney JA, et al. A cluster of acute flaccid paralysis and cranial nerve dysfunction temporally associated with an outbreak of enterovirus D68 in children in Colorado, USA. Lancet 2015; 385: 1662-71.
- Bal A, Sabatier M, Wirth T, Coste-Burel M, Lazrek M, Stefic K, Brengel-Pesce K, Morfin F, Lina B, Schuffenecker I, Josset L. Emergence of enterovirus D68 clade D1, France, August to November 2018. Euro Surveill. 2019;24:1800699.
- https://www.infectiologie.com







